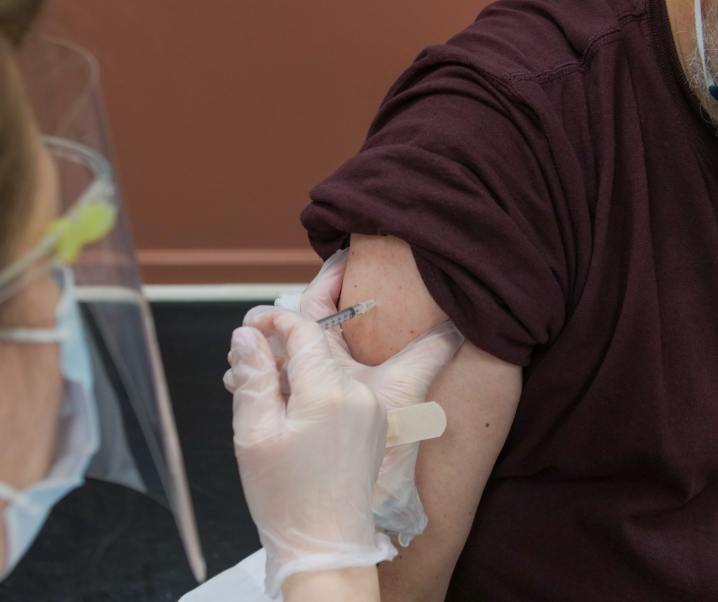
Mehr als 340.000 Frauen starben 2020 weltweit an Gebärmutterhalskrebs (Zervixkarzinom) und etwa 4.400 Frauen erkranken allein in Deutschland jährlich daran. Damit kann Gebärmutterhalskrebs (nach Brust- und Lungenkrebs) als die Krebsart kategorisiert werden, die global für die drittmeisten Todesfälle bei Frauen verantwortlich ist. Die Weltgesundheitsorganisation (WHO) aktualisierte nun ihre Impfempfehlungen zur Prävention von Gebärmutterhalskrebs, da die neue Datenlage belege, dass Frauen unter 21 Jahren auch durch eine einfache Impfung gegen humane Papillomviren (HPV), die als Hauptauslöser eines Zervixkarzinoms gelten, ausreichend geschützt seien. Bislang empfahl die WHO stets zwei Impfungen – welche Gründe hinter dem Sinneswandel stecken, erfahren Sie hier.
Was ist Gebärmutterhalskrebs?
Der Gebärmutterhalskrebs, auch als Zervixkarzinom bezeichnet, ist eine Tumorerkrankung am unteren Teil der Gebärmutter: dem Gebärmutterhals (Zervix). Dieser bildet den Übergang zwischen dem Gebärmutterkörper (Uterus) und der Scheide (Vagina), wodurch Spermien beim Geschlechtsverkehr aus der Scheide in die Gebärmutterhöhle im Inneren des Uterus gelangen. Der Gebärmutterhals ist innen von einer Schleimhaut ausgekleidet, die aus einem Deckgewebe (Plattenepithel) und darin eingelagerten Schleimdrüsen besteht. An seinem untersten Ende, sprich dem Ausgang des Gebärmutterhalses in die Scheide, befindet sich der Muttermund. Treten Gewebsveränderungen am Muttermund auf bzw. kommt es zu bösartigen Veränderungen an der Schleimhaut des Gebärmutterhalses, kann daraus Gebärmutterhalskrebs resultieren. In den meisten Fällen geht dieser vom Plattenepithel aus und wird als sogenanntes Plattenepithelkarzinom eingestuft. Entwickelt sich das Zervixkarzinom hingegen aus dem Drüsengewebe der Schleimhaut, handelt es sich um ein Adenokarzinom.
Wie entsteht Gebärmutterhalskrebs?
Das Zervixkarzinom wird gemeinhin durch eine chronische Infektion mit dem Humanen Papillom-Virus (HPV) ausgelöst. Etwa 200 verschiedene HPV-Typen sind bekannt, wobei einige von ihnen als besonders aggressiv und gefährlich eingestuft werden können – die sogenannten „High-Risk“-Typen. Höchstwahrscheinlich sind sie der Grund, weshalb es überhaupt zu einer Tumorentstehung kommt, wenngleich auch HPV-Typen mit geringerem Gefahrenpotential Auslöser für andere Krebsarten bzw. Feigwarzen (Genitalwarzen) sein können.
HPV wird fast ausschließlich durch Geschlechtsverkehr übertragen. Selbst Kondome bieten keinen vollumfänglichen Schutz vor den Humanen Papillom-Viren, da Erreger nämlich bereits durch Hautkontakt im Intimbereich übertragen werden können. Zu den weiteren krebsbegünstigenden Faktoren, neben einer HPV-Infektion, zählen:
- Rauchen
- Immunschwächen, etwa durch Medikamente, Erkrankungen oder Organtransplantationen
- die Einnahme der Pille über einen längeren Zeitraum
- eine hohe Anzahl an Schwangerschaften und Geburten
- weitere Infektionen im Genitalbereich mit anderen Erregern, wie z.B. Herpes simplex oder Chlamydien.
Vorstufen des Gebärmutterhalskrebs sind in der Regel Gewebsveränderungen (Dysplasien) der Schleimhaut im Bereich des Muttermundes, wobei es oft mehrere Jahre oder gar Jahrzehnte dauern kann, bis sich daraus ein Krebs entwickelt. Ob genetische Faktoren oder ein schlechter Ernährungszustand ebenfalls Einfluss auf die Entstehung eines Zervixkarzinoms haben, konnte laut aktuellem Forschungsstand noch nicht nachgewiesen werden.
Durchimpfungsrate erhöhen
Die neuen Empfehlungen seitens der WHO sollen einen Beitrag dazu leisten, dass weltweit mehr Mädchen und Frauen gegen HPV geimpft werden können, während das erforderliche Schutzniveau zeitgleich aufrechterhalten werde, lautet die Devise von Alejandro Cravioto, dem Vorsitzenden des zuständigen Expertenausschusses der Organisation. Nationale Impfprogramme könnten dennoch zwei Dosen beibehalten, wenn sie dies für notwendig erachten. Für Frauen über 21 Jahre werde zudem weiterhin eine Zweifachimpfung im Abstand von sechs Monaten empfohlen.
Die Ständige Impfkommission, kurz STIKO, spricht sich ebenfalls für eine HPV-Impfung für Jungen im Alter von neun bis 14 Jahren aus; eine Nachholimpfung ist bis zum Alter von 17 Jahren ratsam. Jungen und Männer tragen zur Verbreitung des Virus bei und stecken so Mädchen oder Frauen an. Weiters bietet die Impfung den männlichen Individuen selbst Schutz, denn das HP-Virus kann auch bei ihnen Krebs auslösen, etwa Penis-, Anal- oder Mund-Rachen-Krebs.







Was meinen Sie?